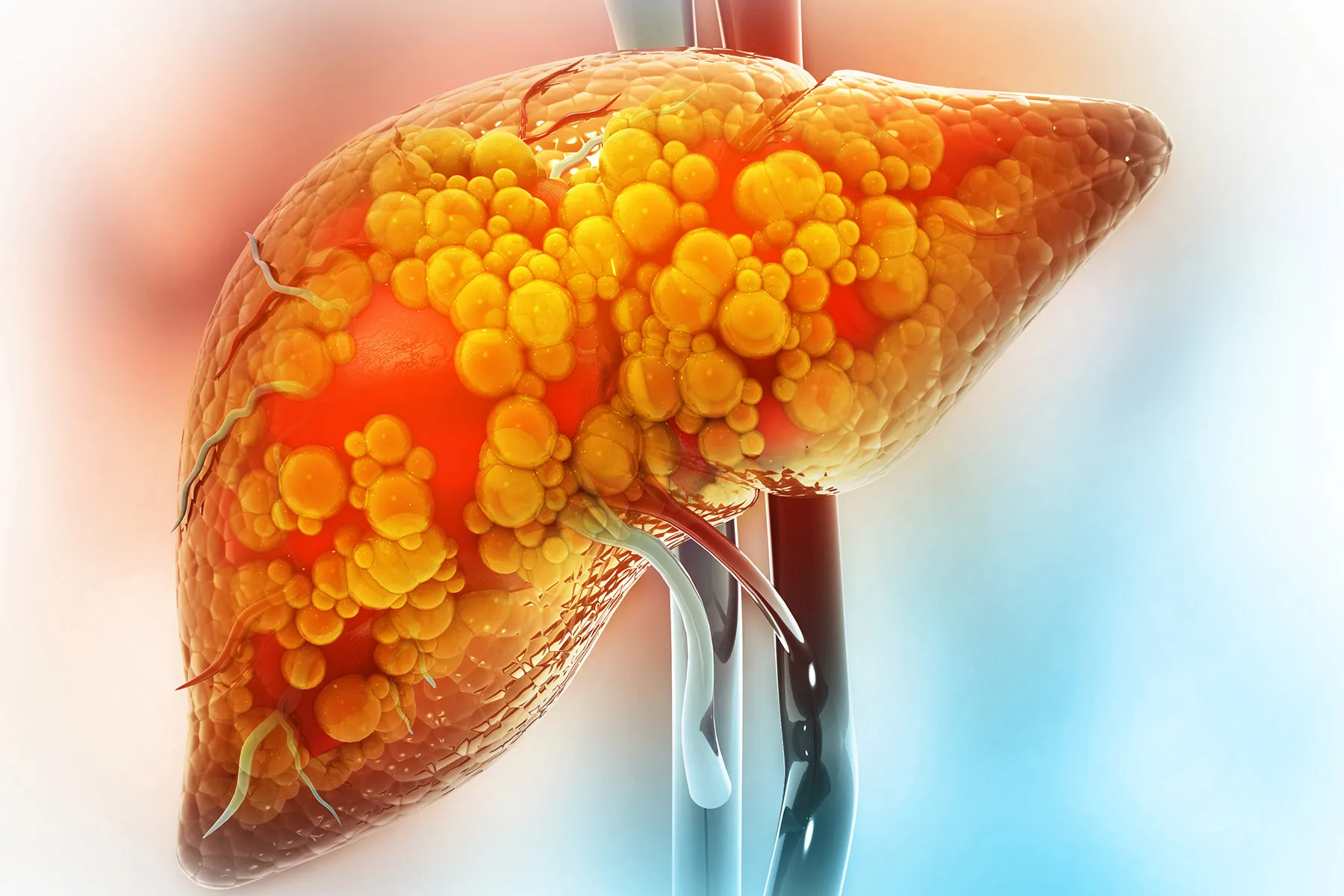
Il fegato è un organo instancabile che svolge oltre 500 funzioni vitali. Combatte le infezioni, filtra scorie e tossine dal sangue e trasforma grassi, proteine e carboidrati in energia e nutrienti. Questo prodigio multitasking è fondamentale per la tua salute generale. Tuttavia, il suo lavoro costante lo rende vulnerabile a varie forme di malattia epatica, tra cui la malattia epatica alcolica (ALD) e la malattia epatica grassa non alcolica (NAFLD).
Cosa sono ALD e NAFLD?
Sia l’ALD che la NAFLD derivano da danni al fegato che compromettono la sua capacità di processare le cellule adipose in energia, nutrienti o scorie. Quando il grasso in eccesso si accumula, può scatenare infiammazioni, rendendo il fegato gonfio e irritato. Nel tempo, questa infiammazione può portare a cicatrici che limitano la funzione epatica.
Comprendere la Malattia Epatica Grassa Non Alcolica
Ora denominata malattia epatica steatosica associata a disfunzione metabolica (MASLD), la NAFLD è strettamente legata all’obesità e a condizioni correlate come il diabete di tipo 2. Ricerche la indicano come la principale causa di malattia epatica a livello globale, colpendo quasi uno su tre adulti. Negli Stati Uniti, è la condizione epatica cronica più comune.
La NAFLD si sviluppa in due fasi principali: fegato grasso semplice e steatoepatite associata a disfunzione metabolica (MASH). Il fegato grasso semplice si verifica quando il grasso supera il 5% del peso del fegato. Circa uno su cinque individui progredisce verso MASH, dove l’infiammazione causa ulteriori danni.
Le persone in sovrappeso sono a maggior rischio. Studi mostrano che fino al 75% delle persone in sovrappeso e oltre il 90% di quelle con obesità grave (45 kg sopra il peso ideale) possono avere NAFLD. Allo stesso modo, più di un terzo delle persone con diabete di tipo 2 sviluppa questa condizione. Gli epatologi raccomandano un semplice esame del sangue per screening della NAFLD se sei in sovrappeso o diabetico.
Le Origini della Malattia Epatica Alcolica
La malattia epatica alcolica (ALD) deriva dal consumo eccessivo di etanolo, il componente delle bevande alcoliche che provoca ebbrezza. Dopo aver bevuto, il fegato metabolizza l’alcol, producendo tossine come l’acetaldeide che devono essere eliminate. Questo processo danneggia il fegato, uccidendo cellule a ogni filtrazione. Sebbene un fegato sano possa rigenerarsi, un consumo cronico ed eccessivo può causare danni irreversibili.
Sebbene i limiti varino tra individui, gli uomini che consumano più di 14 drink a settimana e le donne che superano i sette sono considerati “forti bevitori” a maggior rischio di ALD. Secondo il CDC, un drink equivale a una birra da 355 ml, un bicchiere di vino da 150 ml o un bicchierino da 45 ml di superalcolici come vodka o whisky.
L’ALD può richiedere un decennio o più per passare da fegato grasso a insufficienza epatica cronica. I sintomi spesso restano silenti fino a quando cicatrici avanzate (cirrosi) impediscono la rigenerazione cellulare. I forti bevitori dovrebbero sottoporsi a esami del sangue specifici o procedure non invasive, come l’ecografia epatica, per valutare la salute del fegato.
Sei a Rischio di Malattia Epatica Grassa?
Se sei in sovrappeso, hai una diagnosi di diabete di tipo 2 o consumi regolarmente più alcol di quanto consigliato, potresti essere a rischio di malattia epatica grassa. Consultare il medico è essenziale, poiché i danni precoci possono essere reversibili. A meno che tu non sia seguito da uno specialista del fegato, non dare per scontato uno screening di routine. Esponi proattivamente le tue preoccupazioni e i sintomi.
Ecco alcune domande per avviare il dialogo:
- La malattia epatica grassa potrebbe spiegare i miei recenti problemi di salute?
- Sono preoccupato per il mio rischio – puoi testarmi per questa condizione?
- Come posso trattare o invertire i danni della malattia epatica grassa?
- Oltre ai cambiamenti nello stile di vita, ci sono altri trattamenti?
- Il mio fegato può riprendersi se smetto di bere o perdo peso?
- Come monitorerai i progressi o i miglioramenti del mio fegato?
Confronto dei Sintomi di ALD e NAFLD
A prima vista, ALD e NAFLD sembrano simili, ma i loro effetti sul fegato differiscono. Gli studi suggeriscono che la NAFLD causa un maggiore accumulo di grasso, mentre l’ALD tende a provocare più infiammazione e cicatrici.
Nelle fasi iniziali, entrambe le condizioni possono essere asintomatiche. Poiché colpiscono il fegato in modo simile, i primi segni come stanchezza e dolore addominale si sovrappongono. Tuttavia, l’ALD può manifestare segnali precoci come nausea, perdita di appetito con dimagrimento o piccole vene rosse a forma di ragno sulla pelle.
Nelle fasi avanzate, i sintomi convergono: ittero (pelle ingiallita), prurito, gonfiore alle gambe (edema) e all’addome (ascite), sanguinamento gastrointestinale e confusione.

Come Progrediscono ALD e NAFLD?
Né l’ALD né la NAFLD si sviluppano overnight – il loro peggioramento è graduale. I ricercatori identificano quattro stadi:
- Stadio 1: Il grasso si accumula nel fegato, spesso senza sintomi evidenti.
- Stadio 2: Compare l’infiammazione del fegato.
- Stadio 3: L’infiammazione causa cicatrici (fibrosi) nel fegato.
- Stadio 4: Il tessuto cicatriziale aumenta, limitando la crescita e la riparazione del tessuto sano, portando alla cirrosi.
Come i Medici Distinguono ALD da NAFLD?
Data la loro somiglianza, diagnosticare ALD o NAFLD può essere complesso. Gli esami di laboratorio offrono indizi, ma la tua storia medica – in particolare dieta e consumo di alcol – è un punto di partenza cruciale.
Un esame fisico può rivelare un fegato o una milza ingrossati, un addome gonfio, ittero o vene a ragno. Negli uomini, tessuto mammario in eccesso o testicoli ridotti possono indicare ALD.
Gli esami del sangue valutano la funzione epatica, mentre imaging come ecografie, risonanze magnetiche, TAC o Fibroscan forniscono ulteriori dettagli. Nei casi gravi, una biopsia epatica può determinare la progressione della malattia.
Differenze nel Trattamento di ALD e NAFLD
Sia l’ALD che la NAFLD sono condizioni serie, ma una diagnosi apre la strada a un miglioramento della salute epatica. Non esiste una cura magica – cambiamenti per uno stile di vita sano sono fondamentali.
Per l’ALD, smettere di bere alcol è essenziale. Questo può essere difficile, soprattutto per i circa 400 milioni di persone stimate con disturbi da uso di alcol, spesso richiedendo supporto professionale. I forti bevitori dovrebbero consultare un medico per un’astinenza sicura. Una dieta a basso contenuto di sodio o diuretici può essere consigliata per gestire la ritenzione idrica.
Il trattamento della NAFLD segue un approccio simile. Se sei in sovrappeso, una dieta povera di grassi e sodio, un consumo minimo di alcol e esercizio regolare sono raccomandati. Mantenere un peso sano può migliorare la funzione epatica. Collabora con un nutrizionista o un allenatore per un piano personalizzato, previa consultazione medica.
A seconda della condizione, potrebbero essere prescritti farmaci per ipertensione, colesterolo o diabete. Segui scrupolosamente le prescrizioni e informa il medico di tutti i trattamenti, inclusi integratori.
Possibili Complicanze
Quando il fegato non riesce più a disintossicare o nutrire il corpo, ALD e NAFLD possono portare a gravi problemi: sanguinamenti nell’esofago o nel tratto gastrointestinale, cambiamenti comportamentali, confusione, problemi di circolazione, infezioni e cancro al fegato. Un’insufficienza epatica avanzata può richiedere un trapianto.
Prevenire ALD e NAFLD
Ridurre il rischio è semplice con uno stile di vita sano. Gli esperti consigliano:
- Mantenere un peso sano.
- Seguire una dieta povera di grassi, ricca di frutta, verdura, cereali integrali e grassi sani.
- Evitare l’alcol.
- Fare esercizio regolare e rimanere attivi.
- Usare i farmaci con cautela, rispettando le dosi consigliate.
- Richiedere esami del sangue annuali per controllare la salute del fegato.
Consulta il medico prima di modificare dieta o routine di esercizio se sei in sovrappeso.
Punti Chiave
La malattia epatica grassa non alcolica è la principale causa globale di malattie epatiche, spesso legata a obesità o diabete di tipo 2, mentre la malattia epatica alcolica deriva dal consumo di alcol. Se non trattate, entrambe possono portare a insufficienza epatica, ma un intervento precoce può ripristinare la funzione. Una dieta sana, una vita attiva e la riduzione dell’alcol possono fermarne la progressione. Parla con il tuo medico della salute del tuo fegato.
Domande Frequenti
ALD e NAFLD sono reversibili?
Sì, nelle fasi iniziali – ALD con l’astinenza e NAFLD con la perdita di peso e uno stile di vita sano. Le cicatrici avanzate (cirrosi) sono irreversibili.
Si può bere alcol con NAFLD?
Gli esperti raccomandano di smettere o ridurre drasticamente l’alcol.
Quanto velocemente progrediscono ALD e NAFLD?
Varia – la NAFLD può richiedere 30 anni per raggiungere cicatrici gravi, mentre l’ALD può avanzare in 10 anni.
Tutti i forti bevitori sviluppano una malattia epatica?
No, la genetica potrebbe influire (non provato), ma obesità, diabete, dieta povera o altre malattie epatiche aumentano il rischio di ALD.