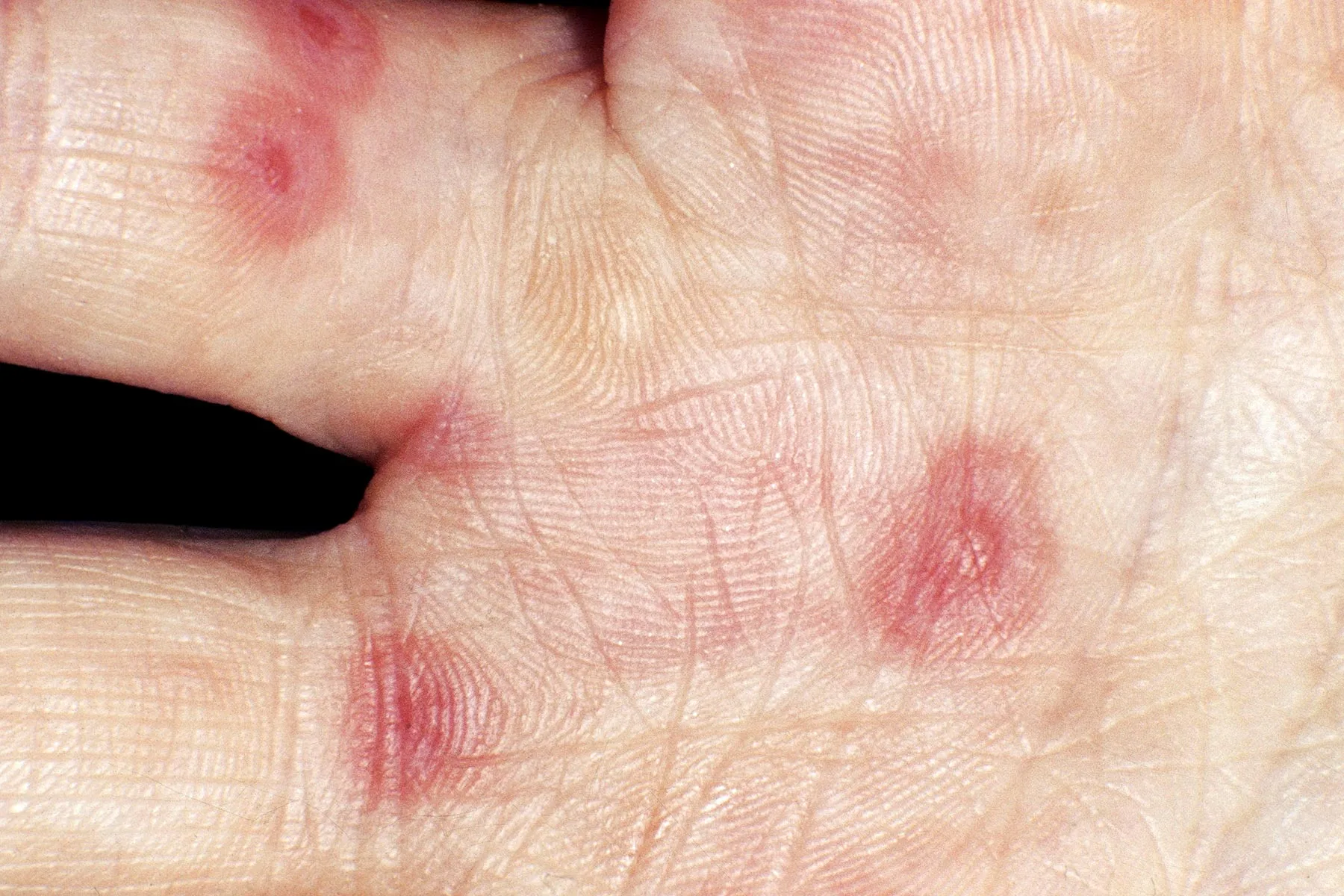
Aperçu
Les maladies bulleuses auto-immunes sont un groupe rare de troubles affectant la peau et les muqueuses, caractérisées par une attaque erronée du système immunitaire contre les cellules saines de la peau et des muqueuses, considérées comme des envahisseurs étrangers. Cette dysfonction immunitaire provoque une séparation entre les couches de la peau, entraînant la formation de bulles. Ces maladies peuvent toucher non seulement la peau, mais aussi les muqueuses de la bouche, du nez, des yeux, de la gorge et des organes génitaux. Bien qu’il n’existe pas de remède, un diagnostic précis et un traitement personnalisé permettent de gérer efficacement la maladie et de réduire les risques de complications.
Types de Maladies
Les maladies bulleuses auto-immunes englobent une variété de sous-types, parmi lesquels les plus courants sont :
Pemphigus
Cette catégorie affecte à la fois la peau et les muqueuses, y compris la bouche, le nez, la gorge, les yeux et les zones génitales. Les bulles sont généralement molles et sujettes à la rupture. En savoir plus sur le Pemphigus.
Maladies de type Pemphigoïde
- Pemphigoïde Bulleuse
Touche principalement les adultes âgés de 60 à 80 ans, se manifestant par des bulles intensément prurigineuses sur la peau, notamment sur les bras, les jambes et l’abdomen. Découvrez la Pemphigoïde Bulleuse. - Pemphigoïde des Muqueuses
Cible les muqueuses de la bouche, des yeux, du nez, de la gorge et des organes génitaux, entraînant souvent une altération fonctionnelle locale. Plus d’informations sur la Pemphigoïde des Muqueuses. - Pemphigoïde Gestationnelle
Survenant pendant la grossesse ou en post-partum, elle débute par des papules cutanées qui évoluent en bulles, souvent sur l’abdomen, les bras et les jambes. En savoir plus sur la Pemphigoïde Gestationnelle.
Maladies Bulleuses à Médiation IgA
- Dermatite Herpétiforme
Liée à la maladie cœliaque, elle provoque des bulles extrêmement prurigineuses sur les coudes, les genoux, le cuir chevelu et les fesses. Visitez Dermatite Herpétiforme. - Maladie Linéaire à IgA
Caractérisée par de nouvelles bulles formant un motif en « collier de perles » autour des bulles existantes, avec une possible atteinte des muqueuses. Plus d’infos sur la Maladie Linéaire à IgA.
Épidermolyse Bulleuse Acquise
Affecte les adultes d’âge moyen et les personnes âgées, provoquant une peau fragile qui forme des bulles au moindre traumatisme. Découvrez davantage sur l’Épidermolyse Bulleuse Acquise.
Manifestations Cliniques
Bien que chaque type de maladie bulleuse auto-immune présente des caractéristiques uniques, elles partagent des symptômes communs :
- Distribution des Bulles : Les bulles peuvent apparaître sur la peau ou les muqueuses, selon le type de maladie.
- Description des Symptômes : Les patients ressentent souvent douleur et démangeaisons, les bulles rompues pouvant entraîner des ulcères ou des cicatrices.
- Dysfonction Localisée : Les bulles dans la bouche ou la gorge peuvent gêner l’alimentation et la déglutition, tandis qu’une atteinte oculaire peut affecter la vision.
Causes
Normalement, le système immunitaire protège contre les agents pathogènes externes, mais dans les maladies bulleuses auto-immunes, il identifie à tort les tissus sains comme une menace et les attaque. Les principaux facteurs contributifs incluent :
Susceptibilité Génétique
Certains individus portent des gènes spécifiques augmentant le risque de maladie. En savoir plus sur la Susceptibilité Génétique.
Déclencheurs Externes
Des facteurs comme l’exposition aux UV, certains produits chimiques (ex. pesticides), les fluctuations hormonales, et les infections virales ou bactériennes peuvent déclencher les symptômes.
Réactions Médicamenteuses
Certains médicaments, comme les diurétiques pour l’hypertension, les traitements de la polyarthrite rhumatoïde, les antipsychotiques ou les antibiotiques (ex. amoxicilline, ciprofloxacine, pénicilline), peuvent provoquer des réactions similaires. Les symptômes disparaissent généralement après l’arrêt du médicament.
Méthodes de Diagnostic
Les dermatologues utilisent plusieurs techniques pour confirmer le diagnostic :
- Biopsie Cutanée
Un échantillon prélevé sur le site des bulles est examiné pour évaluer la séparation des couches. Plus sur la Biopsie Cutanée. - Immunofluorescence Directe
La coloration des échantillons biopsiés détecte les dépôts d’anticorps dans la peau, permettant d’identifier le type de maladie. Détails sur l’Immunofluorescence Directe. - Tests Sanguins
Mesurent les niveaux d’anticorps anormaux dans le sang pour évaluer la gravité et l’efficacité du traitement. En savoir plus sur les Tests Sanguins.
Stratégies de Traitement
Bien qu’aucun remède n’existe, le traitement vise à contrôler les symptômes, gérer la maladie et prévenir les complications. Les options incluent :
Médicaments
- Corticostéroïdes : Des médicaments comme la prednisone suppriment l’inflammation et l’activité immunitaire.
- Immunosuppresseurs : Options courantes incluent l’azathioprine, le cyclophosphamide et le mycophénolate mofétil.
- Biologiques : Le rituximab est utilisé pour les cas modérés à sévères.
Thérapies Intensives
- Immunoglobuline Intraveineuse (IVIG) : Fournit des anticorps normaux pour réguler les réponses immunitaires. Plus sur l’IVIG.
- Plasmaphérèse : Élimine les anticorps nocifs du sang pour réduire l’activité de la maladie.
Prévention des Infections
Les bulles rompues étant sujettes aux infections, des antibiotiques, antiviraux ou antifongiques peuvent être utilisés selon les besoins.
Conseils de Soins Quotidiens
En complément des traitements professionnels, les soins quotidiens sont essentiels :
- Maintenir la Propreté : Nettoyer les zones affectées selon les prescriptions pour éviter frottements ou traumatismes.
- Hygiène Personnelle : Laver régulièrement vêtements, draps et serviettes pour garder les objets en contact avec la peau propres.
- Soins Buccaux : Les patients avec des bulles buccales doivent consulter un dentiste pour des plans de soins adaptés.
Conclusion
Malgré la complexité et la diversité des maladies bulleuses auto-immunes, les progrès dans les diagnostics et les traitements permettent à la plupart des patients d’atteindre un soulagement des symptômes et une stabilité de la maladie. Une communication régulière avec les professionnels de santé et des suivis constants sont essentiels pour adapter les plans de traitement. En comprenant la maladie et en explorant les hyperliens fournis, les patients peuvent améliorer leurs connaissances et leur capacité à gérer ces troubles efficacement.